
Aula 4
Mulheres grávidas vivendo com HIV
Objetivos de aprendizagem:
- Conhecer a situação epidemiológica do HIV na gestação no Brasil.
- Acolher de forma empática e sigilosa mulheres portadoras de HIV.
- Analisar a periodicidade das sorologias na caderneta da gestante, comparando com o protocolo vigente.
- Acompanhar a adesão das pacientes em uso de antirretrovirais.
- Monitorar a realização de carga viral no final da gravidez (> 34 semanas).
-
Acompanhar o acesso das mães e bebês às fórmulas lácteas após o parto.
Infecções sexuais durante a gestação
As Infecções Sexualmente Transmissíveis (IST) são causadas por vírus, bactérias ou outros microrganismos.
Elas são transmitidas, principalmente, por meio do contato sexual (oral, vaginal, anal) sem o uso de camisinha masculina ou feminina, com uma pessoa que esteja infectada. A transmissão de uma IST também pode ocorrer por meio da transmissão vertical da mãe para a criança durante a gestação, o parto ou a amamentação, quando medidas de prevenção não são realizadas.

A presença de IST durante a gestação pode afetar a criança e causar complicações, como:
- Abortamento ou natimortalidade;
- Parto prematuro;
- Doenças congênitas;
-
Morte do recém-nascido.
Como deve ser feito o rastreio para IST durante a gestação?
O rastreamento de IST durante a gestação é fundamental para a saúde materno-infantil. Veja a tabela que apresenta as recomendações do PCDT (2022) para esse acompanhamento.
| HIV | Sífilis | Clamídia e gonococo |
|---|---|---|
|
Na primeira consulta do pré‑natal (Gestantes ≤ 30 anos). |
|
Qual a frequência de detecção da infeção pelo HIV em gestantes?
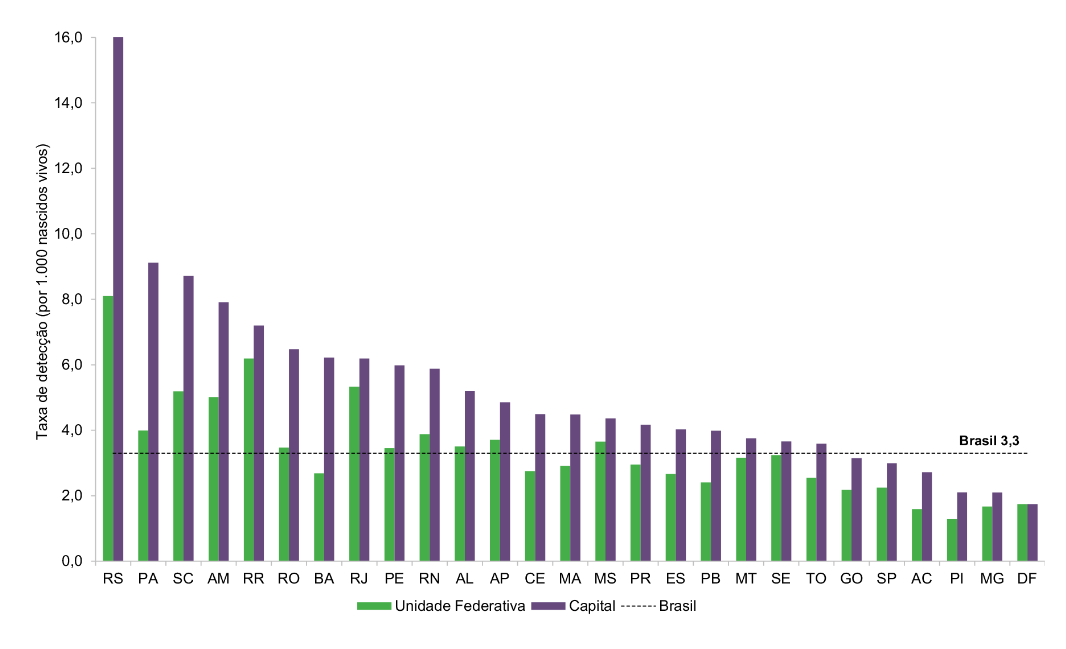
Em 2023, foram notificados 8.277 casos de gestantes com infecção pelo HIV no Brasil. A distribuição regional desses casos foi a seguinte: 31,4% no Sudeste, 24,6% no Nordeste, 22,9% no Sul, 13,9% no Norte e 7,2% no Centro-Oeste.
Entre 2013 e 2023, a taxa de detecção de gestantes com infecção pelo HIV aumentou 33,2%, passando de 2,4 para 3,3 casos por 1.000 nascidos vivos (NV).
O gráfico a seguir apresenta a taxa de detecção por unidade federativa e capital de residência, com destaque para as regiões que concentram os maiores índices.
Taxa de detecção de gestantes com infecção pelo HIV (por 1.000 nascidos vivos), segundo Unidade Federativa e capital de residência
Quando a infecção pelo HIV é identificada?
O momento da evidência laboratorial da infecção pelo HIV em gestantes é muito importante para que as medidas de prevenção possam ser aplicadas de forma eficaz e consigam evitar a transmissão vertical do vírus.
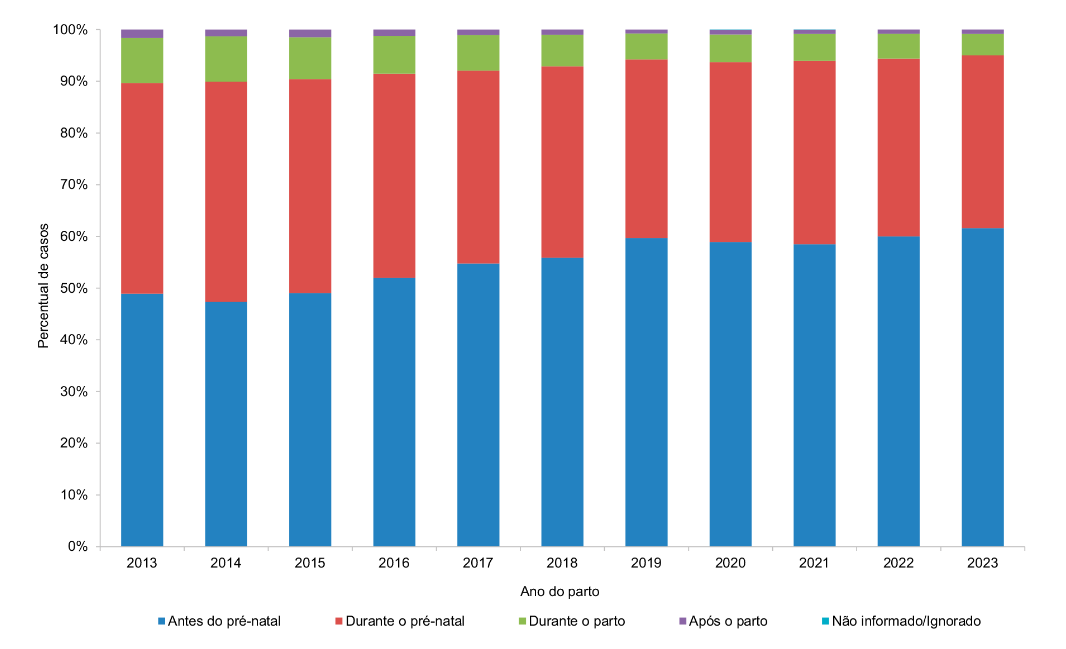
A maior parte das gestantes notificadas já é sabidamente HIV positiva antes do pré-natal e, em 2023, essas mulheres representaram 61,6% dos casos. Em 33,4% dos casos, o diagnóstico foi realizado no pré-natal. Em 4,2% durante o parto; e em 0,8% após o parto.
Perceba o gráfico sobre a distribuição dos casos de gestantes com infecção pelo HIV segundo o momento da evidência laboratorial da infecção e ano do parto. Brasil, 2013 a 2023.
> E se o teste for positivo para o HIV durante a gestação?
Ao identificar uma gestante com diagnóstico positivo para HIV, o ACS deve manter sigilo e respeito, oferecer acolhimento, reforçar as orientações da equipe de saúde e estimular a adesão ao tratamento antirretroviral, que é essencial para a saúde da mãe e a prevenção da infecção no bebê.
O ACS também pode apoiar no agendamento de consultas, verificação de uso contínuo da medicação e monitoramento da adesão ao tratamento.
Após o parto, o recém-nascido deve receber o medicamento antirretroviral (xarope) e ser acompanhado no serviço de saúde. Recomenda-se também a não amamentação, evitando a transmissão do HIV para a criança por meio do leite materno.
O que pode ser feito no pré-natal?
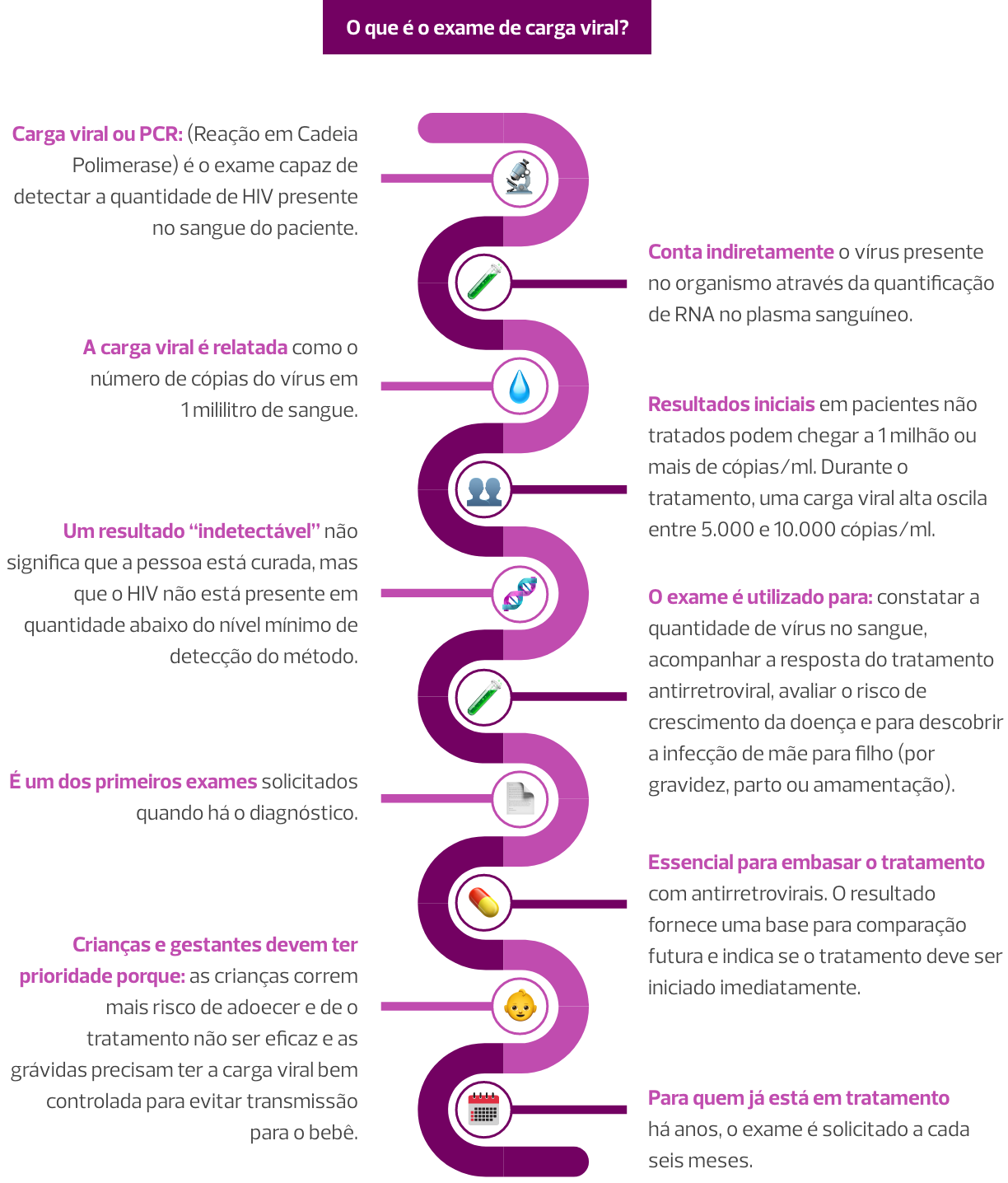
O pré-natal deve ser realizado na Atenção Primária à Saúde (APS) e compartilhado com o Serviço de Assistência Especializada (SAE). O objetivo do tratamento é atingir uma CARGA VIRAL (CV) abaixo de 50 cópias/mL, o que reduziria a chance de transmissão vertical de 30% para 1%.

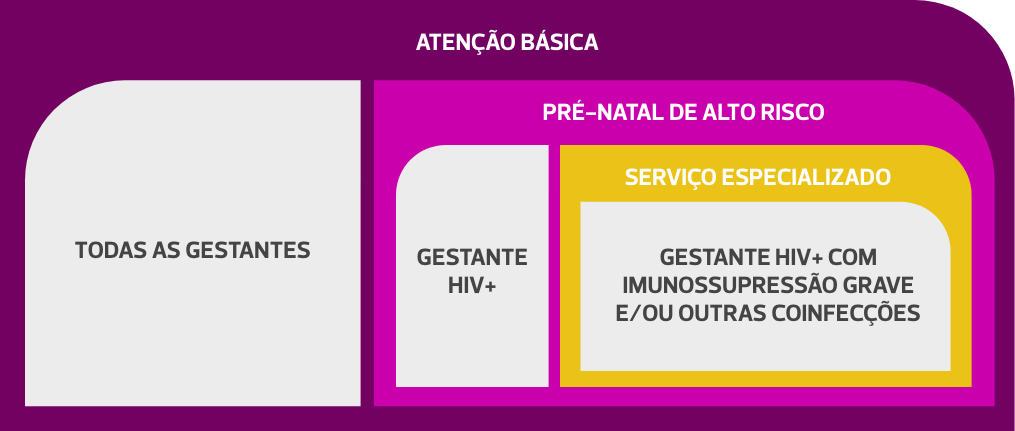
As gestantes diagnosticadas com HIV, a partir de qualquer metodologia de testagem, devem ser encaminhadas para o seguimento pré-natal de alto risco ou Serviço de Atenção Especializada (SAE), de acordo a situação clínica, devendo manter o vínculo com a Atenção Básica.
A seguir, veja o fluxograma que indica o local de atendimento da gestante com HIV, de acordo com sua situação clínica.
> Apoio ao uso de Terapia Antirretroviral (TARV)
A escolha das medicações e seguimento da GVHIV devem ser feitas pelo especialista, mas o profissional da APS deve conhecer o cenário clínico da gestante.
O uso da TARV é essencial para obtenção de uma carga viral indetectável. Quanto mais precocemente isso ocorrer durante a gravidez, maior a chance de isso acontecer na hora do parto, reduzindo o risco de transmissão vertical.
O papel da APS é crucial para identificar, apoiar e orientar gestantes vivendo com HIV, promovendo o início precoce e o uso contínuo da TARV.
Segundo Boletim do MS, em 2023, apenas 70,4% das gestantes usaram TARV no pré-natal. Assim, 12,4% não usaram, e para 17,2% essa informação era ignorada/indeterminada. A meta é atingir uma cobertura de TARV ≥ 95%.
> Acompanhamento da Carga Viral (CV)
> O parto em mulheres vivendo com HIV
Conheça a seguir as etapas quantos às situações para administração de AZT endovenoso profilático para gestante durante o parto.
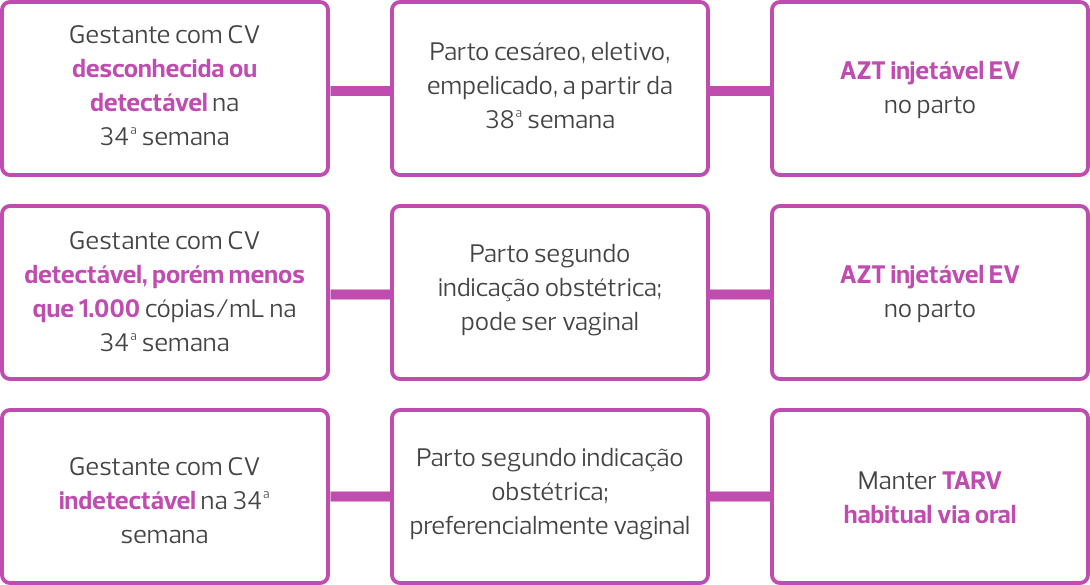
Atenção!
O ACS pode verificar se foi solicitado o exame para verificar a carga viral, logo após a gestante completar 34 semanas de idade gestacional. Se não tiver sido solicitado, informar imediatamente a gerente da UBS.
O acompanhamento no puerpério
A Terapia Antirretroviral deve ser mantida após o parto, independentemente da contagem de LT-CD4+ e dos sinais e sintomas clínicos da mulher.

A puérpera deve ter alta da maternidade com consulta agendada no serviço de saúde especializado, para seu acompanhamento e o da criança.
O aleitamento materno é contraindicado em mães soropositivas. Por isso a lactação é suprimida com Cabergolina, um medicamento que deve ser administrado antes da alta da maternidade.
> Supressão da lactação

Atenção!
A criança exposta, infectada ou não, terá direito a receber a fórmula láctea infantil, pelo menos, até completar seis meses de idade. Esse prazo pode ser estendido conforme avaliação de casos específicos..
A prática já demonstrou que uma das intervenções mais efetivas para evitar a amamentação natural é começar a orientação para o aleitamento artificial já durante o pré-natal. A decisão e a comunicação à puérpera sobre a necessidade de suprimir a lactação apenas após o parto é considerada tardia, com resultados insatisfatórios.
Evite o estigma! É importante combater o estigma associado ao HIV, para que as gestantes se sintam apoiadas e não discriminadas.
Os agentes comunitários de saúde têm um papel fundamental no combate ao estigma em relação ao HIV em gestantes. Aqui estão algumas formas de como você pode agir:

Educação e informação
Promover palestras e oficinas nas comunidades sobre prevenção, tratamento e direitos das gestantes com HIV.

Apoio e a conselhamento
Oferecer apoio emocional e psicológico para gestantes, ajudando a reduzir o medo e a ansiedade relacionados ao HIV.

Parceria com a unidade de Saúde
Trabalhar em conjunto com a equipe de saúde para garantir que as gestantes recebam atendimento sem discriminação.
Essas ações ajudam a criar um ambiente mais acolhedor e inclusivo.
Clique aqui e saiba mais sobre o conceito de estigma, no curso sobre “O enfrentamento ao estigma e discriminação de populações em situação de vulnerabilidade nos serviços de saúde”.
A qualidade da atenção no pré-natal, parto e puerpério é decisiva para interromper a transmissão vertical do HIV. Cabe aos profissionais de saúde promoverem o acolhimento, o cuidado contínuo e o respeito aos direitos das gestantes. Somente com compromisso, empatia e informação será possível alcançar melhores resultados para mães e bebês.



