Aula 1
Abordagem atual do tratamento da leishmaniose tegumentar
A leishmaniose tegumentar (LT) é uma doença de notificação compulsória, e seu tratamento adequado é essencial tanto para a recuperação do paciente quanto para o controle da transmissão. O tratamento deve ser considerado uma estratégia coletiva de saúde pública, sendo indicado também para casos assintomáticos em áreas endêmicas.
No Brasil, o Ministério da Saúde define os esquemas terapêuticos, que são organizados segundo critérios clínicos, epidemiológicos e laboratoriais. Nesta aula, vamos conhecer as drogas utilizadas, os esquemas terapêuticos propostos e os fatores que influenciam a escolha do tratamento.
OBJETIVOS:
Ao final desta aula, esperamos que você seja capaz de:
- Descrever o diagnóstico clínico e o racional, drogas e esquemas utilizados, eficácia e segurança do tratamento atual da leishmaniose tegumentar;
- Discutir o diagnóstico clínico e perspectivas e ensaios clínicos realizados associando a imunoterapia na leishmaniose tegumentar.
O que é a Leishmaniose Tegumentar Americana (LTA)
A Leishmaniose Tegumentar Americana (LTA) é uma doença infecciosa causada por protozoários do gênero Leishmania. No Brasil, as principais espécies envolvidas são Leishmania (Viannia) braziliensis, L. guyanensis e L. amazonensis.
A transmissão ocorre por meio da picada de fêmeas infectadas de flebotomíneos, com destaque para os do gênero Lutzomyia. A doença é mais comum em áreas rurais e periurbanas, especialmente nas regiões Norte e Nordeste, e predomina entre homens adultos expostos a ambientes de mata devido a atividades como agricultura, pecuária e desmatamento.
A LTA é considerada uma doença negligenciada, por afetar principalmente populações de baixa renda em áreas com menor acesso a serviços de saúde. Ainda que a forma cutânea seja a mais comum, a LTA pode evoluir para formas mais graves e difíceis de tratar, como a leishmaniose mucosa e a disseminada.
Apresentações Clínicas da LTA
A LTA apresenta formas clínicas diversas, que variam conforme a espécie envolvida, a resposta imunológica do hospedeiro e o tempo de evolução da doença. As principais apresentações são:
• Leishmaniose Cutânea (LC)
Forma mais comum, responsável por cerca de 90% dos casos. Caracteriza-se por uma ou poucas lesões ulceradas, principalmente em áreas expostas da pele, como pernas e braços.
Inicialmente, pode aparecer como um nódulo (caroço), que evolui para uma úlcera de fundo granuloso e bordas elevadas (Figura 1). Também pode haver linfonodos aumentados próximos à lesão.
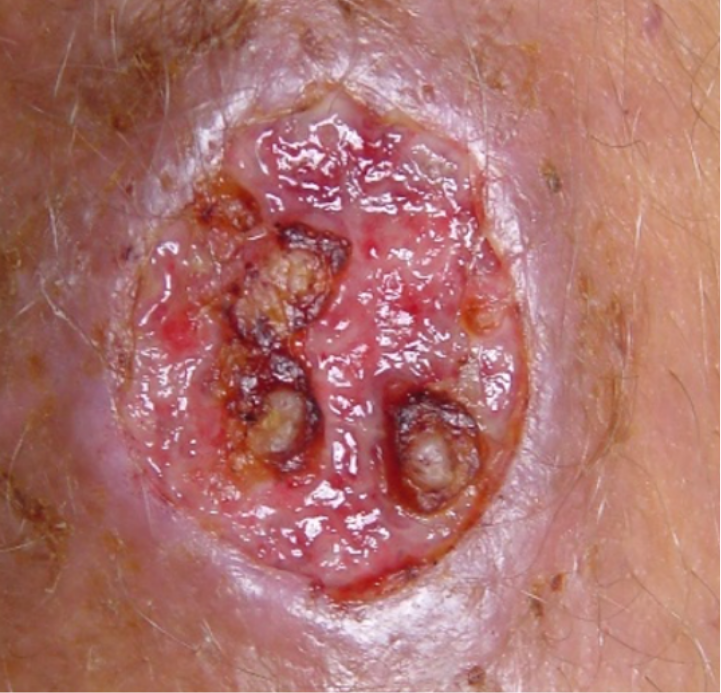
A úlcera típica da LC é arredondada ou oval, de fundo granuloso e bordas infiltradas e elevadas (Figura 2).
Figura 1
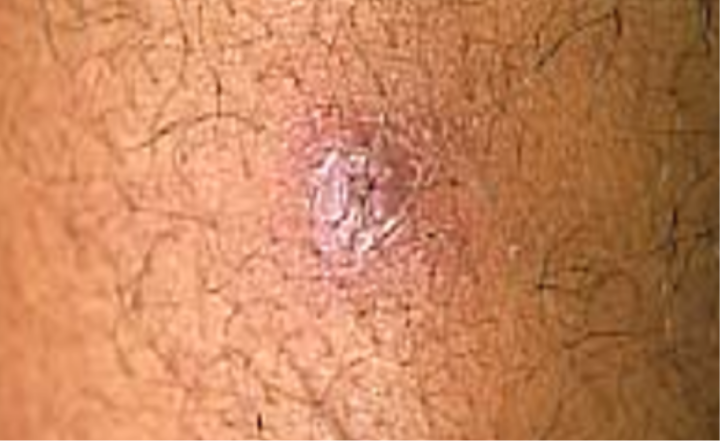
Figura 2
• Leishmaniose Mucosa (LM)
Surge geralmente anos após a cura de uma leishmaniose cutânea. Afeta 3 a 5% dos pacientes em áreas endêmicas e pode causar destruição da mucosa nasal, com consequências graves como perfuração do septo, obstrução respiratória e até deformações faciais.
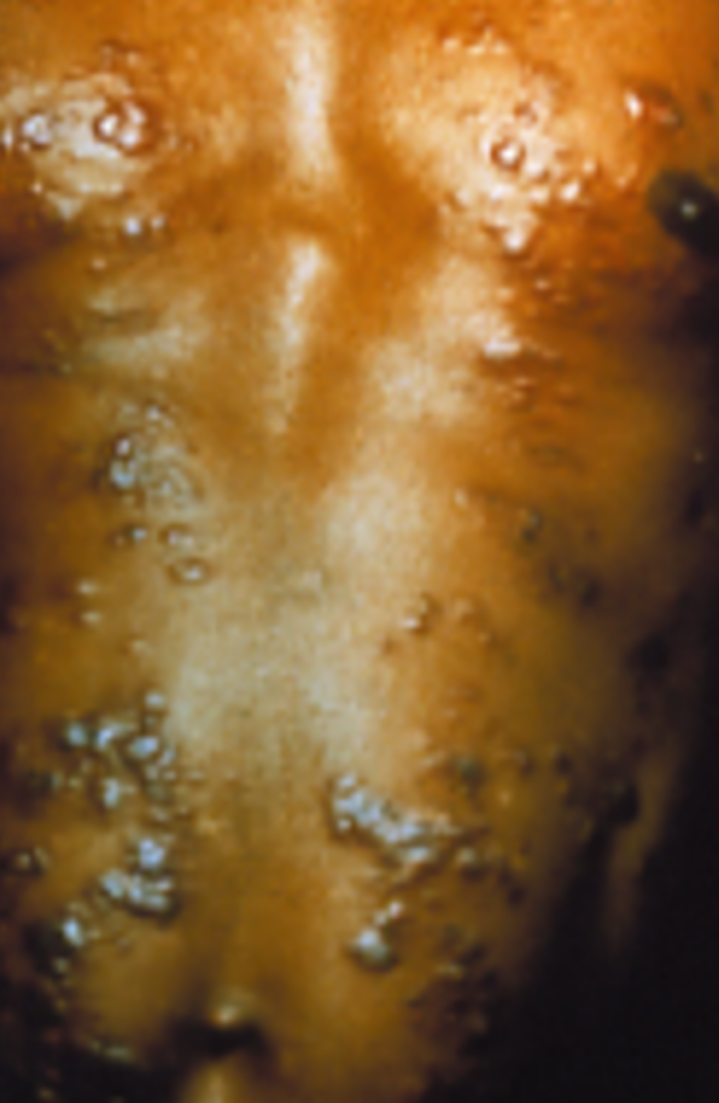
A mucosa mais atingida é a do septo nasal, ocorrendo progressivamente: infiltração, perfuração e até destruição total (Figuras 3 e 4 ). Esse comprometimento da mucosa nasal pode ser classificado em 4 estágios de acordo com a progressão e respectivas características clínicas (Figura 5). Alguns casos mais graves podem cursar com desabamento da pirâmide nasal infiltrada (nariz de Tapir); outros podem evoluir com lesões na cavidade oral, faringe, laringe, e vias áreas superiores, com rouquidão e disfagia. Os pacientes apresentam uma intensa resposta de imunidade celular e inflamatória nas lesões, com raros parasitas.
Figura 3
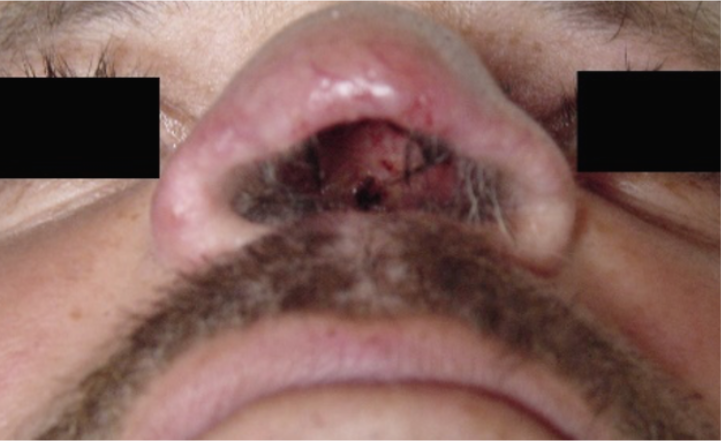
Figura 4
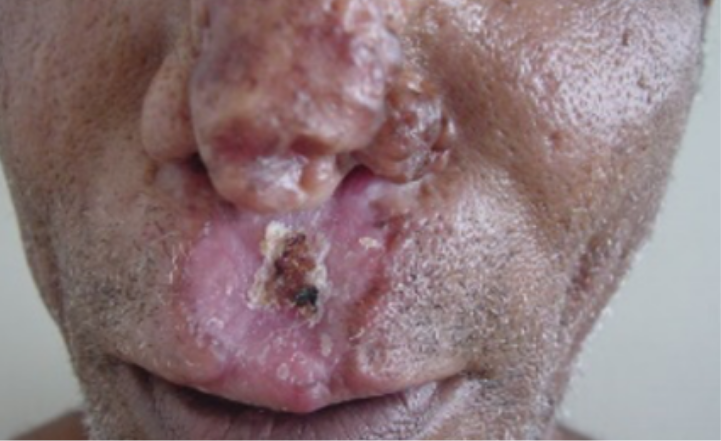
Figura 5
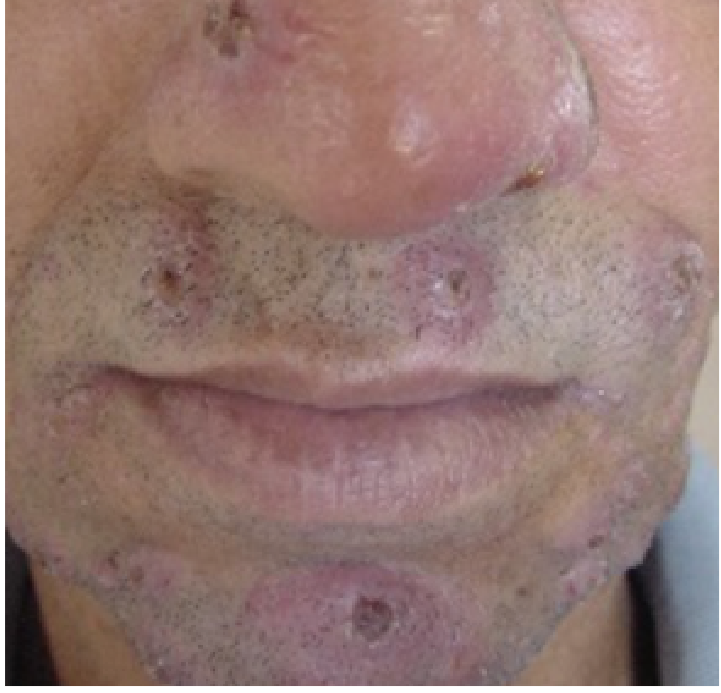
• Leishmaniose Disseminada
A leishmaniose disseminada (LD) é uma forma clínica caracterizada pela presença de no mínimo 10 lesões cutâneas com diferentes aspectos — como lesões do tipo acne (acneiformes), pápulas com crostas inflamatórias, nódulos superficiais e úlceras — espalhadas por ao menos duas áreas do corpo que não se tocam entre si. Em casos mais avançados, os pacientes podem apresentar dezenas ou até centenas de lesões espalhadas por todo o corpo (Figuras 5, 6 e 7).
Em aproximadamente 40% dos casos, há também comprometimento da mucosa nasal, geralmente de forma superficial e sem ulceração. O quadro clínico costuma começar com uma única lesão ulcerada e, após algumas semanas, ocorre a disseminação das lesões cutâneas. Esse processo pode vir acompanhado de sintomas sistêmicos como febre, calafrios, fraqueza (astenia), dores musculares (mialgia) e dores nas articulações (artralgia).
A LD é considerada uma forma grave da leishmaniose e tem mostrado crescimento importante na área endêmica de Leishmania braziliensis em Corte de Pedra, na Bahia. Os dados mostram que, entre 1978 e 1984, a LD representava apenas 0,2% dos casos de LTA registrados no posto de saúde local.
Entre 1992 e 1998, esse número subiu para 1,9%, alcançando os atuais 4% dos casos nessa mesma região. Além disso, pacientes imunossuprimidos (como os que vivem com HIV/AIDS ou fazem uso de imunossupressores) também podem desenvolver quadros cutâneos disseminados, com lesões ulceradas, agressivas e incomuns, e diversas espécies de Leishmania podem estar envolvidas nesses casos.
Figura 6
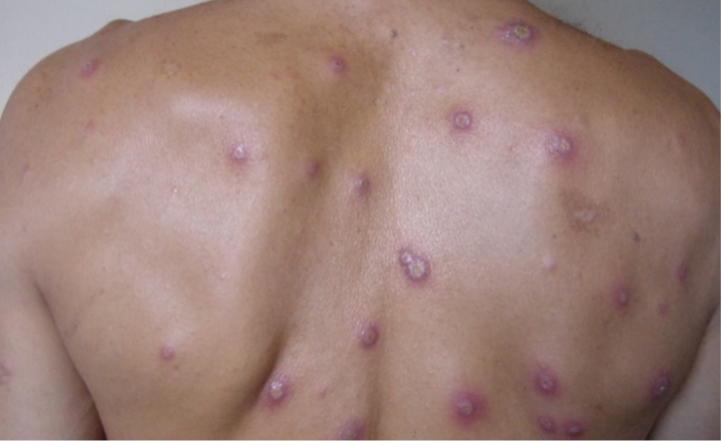
Figura 7
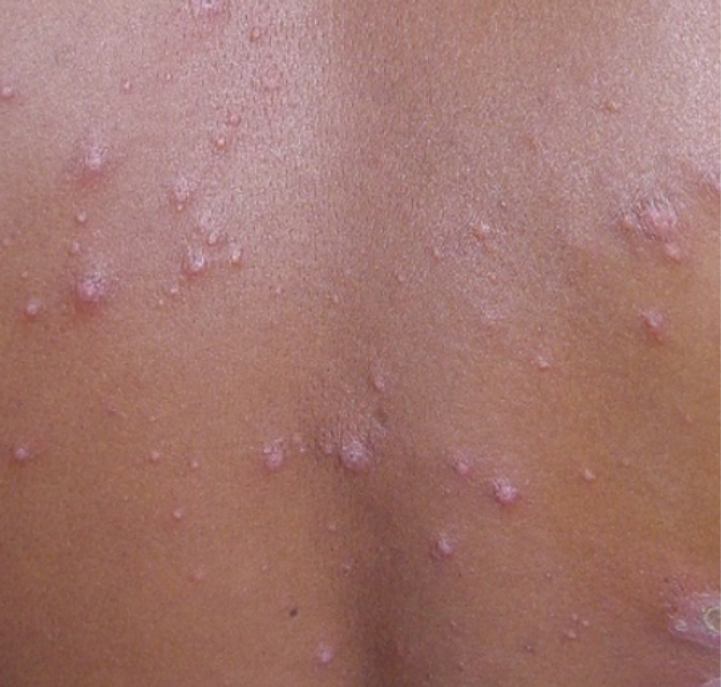
Leishmaniose Cutânea Difusa
A leishmaniose cutânea difusa (LCD) é uma forma rara da doença, geralmente associada à infecção por Leishmania amazonensis, mais comum na região Norte do Brasil. Apresenta-se com nódulos e placas infiltradas espalhadas por várias partes do corpo, lembrando, em alguns casos, a hanseníase virchowiana (figura 8). Diferente de outras formas, não costuma provocar úlceras nem comprometer mucosas.
Figura 8
Nas lesões de LCD, observa-se grande quantidade de parasitas, o que indica uma resposta imune celular deficiente contra o protozoário. Esse quadro pode ser confundido com o da leishmaniose disseminada (LD), mas a diferenciação entre as duas formas não é difícil quando se analisam os aspectos clínicos, histopatológicos e imunológicos.
Na tabela abaixo, você confere uma comparação direta entre a LCD e a LD, com os principais critérios usados no diagnóstico diferencial.
| Leishmaniose Disseminada (LD) | Leishmaniose Cutânea Difusa (LCD) | |
|---|---|---|
| Manifestações Clínicas | Pápulas acneiformes, pápulas inflamatórias, nódulos superficiais; úlceras; envolvimento da mucosa nasal em até 53% | Placas e nódulos infiltrados; ausência de úlceras; ausência de envolvimento da mucosa |
| Teste de Montenegro | Positivo em até 83% | Negativo |
| Histopatologia | Ausência ou pequeno número de parasitas | Presença de grande quantidade de amastigotas no infiltrado dérmico |
| Espécies de Leishmania (Novo Mundo) | Principalmente L. (V.) braziliensis | L. amazonensis |
| Produção de IFN e TNF após estímulo de células sanguíneas com antígeno de Leishmania | Presente | Ausente |
Formas Atípicas ou Exuberantes
Embora menos frequentes, formas atípicas da leishmaniose tegumentar não são incomuns, principalmente em infecções causadas por Leishmania braziliensis. Essas formas podem apresentar lesões com aparência verrucosa, vegetante, ou ainda espalhadas em forma de cordões (espótrotricoide), como mostrado nas figuras 9, 10 e 11. Elas costumam surgir em pacientes com condições especiais, como imunossupressão, gestação, alcoolismo, obesidade ou diabetes.
Durante a gestação, por exemplo, foi observada uma maior frequência de lesões ulceradas, inflamatórias e vegetantes. Em muitos desses casos, as lesões regridem parcialmente após o parto, mesmo sem tratamento específico.
Nos pacientes diabéticos, estima-se que cerca de 36% apresentem lesões maiores e mais exuberantes, com maior resistência ao tratamento e tendência à cronicidade da doença.
Figura 9
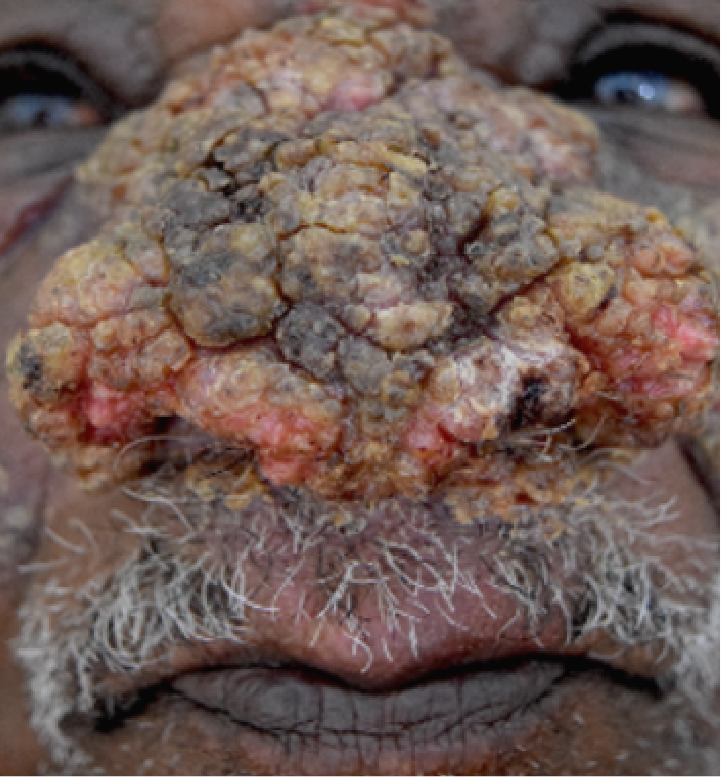
Figura 10
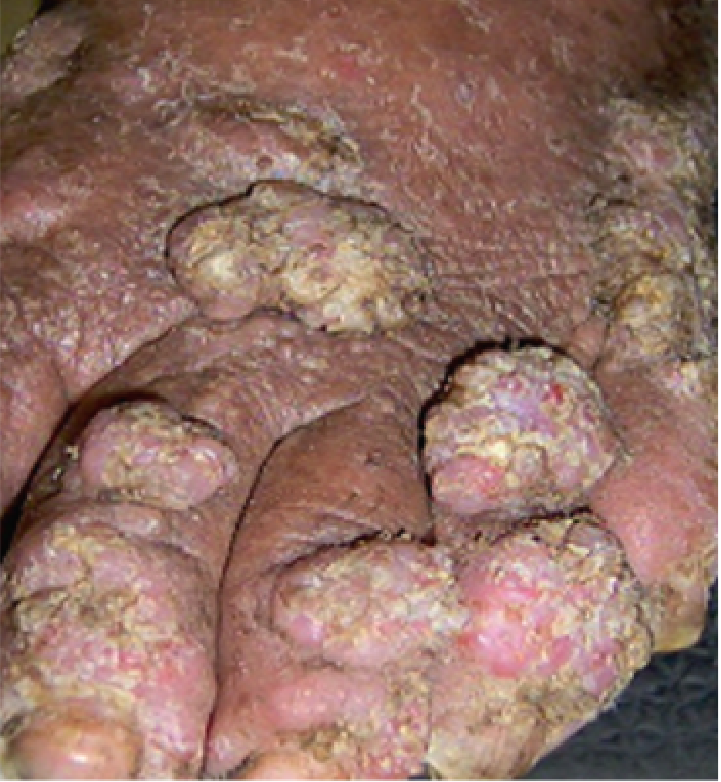
Figura 11
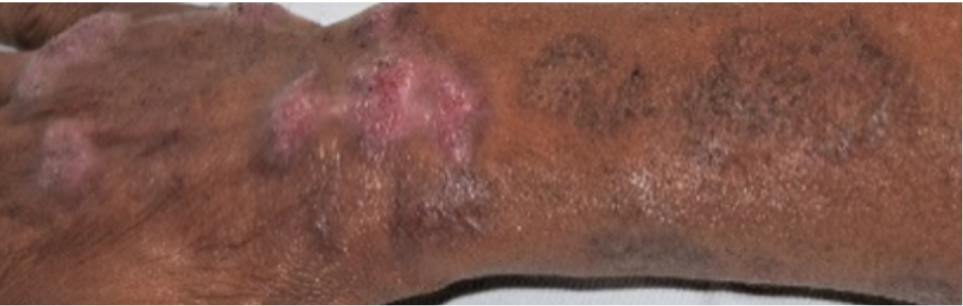
Tratamento
O tratamento mais utilizado para a LC, há mais de 50 anos, é o antimonial pentavalente, conhecido comercialmente como Glucantime®. A dose padrão é de 15 a 20 mg por quilo de peso corporal por dia, durante 20 dias. Apesar de ser amplamente utilizado, esse medicamento tem apresentado alguns problemas importantes: efeitos colaterais frequentes, falhas no tratamento e um tempo de cicatrização considerado longo, variando entre 60 e 90 dias.
Por essas razões, outras opções terapêuticas têm sido consideradas, como a Anfotericina B, a Miltefosina e a Pentamidina. A escolha entre essas alternativas depende de vários fatores, como a idade do paciente, presença de outras doenças (comorbidades), a espécie de Leishmania envolvida e a forma clínica da doença. Por exemplo, em casos de LC localizada causada pela L. guyanensis, a Pentamidina tem se mostrado mais eficaz do que o Glucantime®.
No recurso a seguir, apresentamos as principais drogas utilizadas no tratamento das diferentes formas clínicas da leishmaniose tegumentar, com suas indicações, dosagens e possíveis efeitos adversos.
Droga de uso parenteral, preferencialmente por via intravenosa, não requer hospitalização. A dose na LC é de 15-20mg/Kg por dia durante 20 dias, enquanto na LM e na LD esta mesma dose deve ser utilizada durante 30 dias. O Ministério da Saúde contraindica o AM em pacientes acima de 50 anos devido à toxicidade cardíaca. Além disso o AM pode causar com frequência: mialgia, artralgia, calafrios, náuseas e pancreatite química, além de outros efeitos adversos. Seu uso quase exclusivo em monoterapia durante décadas pode explicar (pelo menos parcialmente), uma taxa alta de falha terapêutica de até 50%, nos casos de LC causados por L. braziliensis, em algumas regiões endêmicas. No entanto, em pacientes onde seu uso sistêmico é contraindicado, com lesão pequena e de preferência única, administrações por via intralesional têm sido utilizadas com resultados favoráveis. Recomenda-se acompanhamento longo e cuidadoso, pela possibilidade de aparecimento futuro de doença mucosa ou disseminada quando o agente é L. braziliensis. Na LM a falha terapêutica também elevada (entre 50-60%) pode ser diminuída com a associação da pentoxifilina por via oral na dose 400mg, 3 vezes ao dia, durante os 30 dias de uso do AM, com aumento da taxa de cura para no mínimo 70%. Finalmente, na LD o AM permite apenas 30-40% de cura , não devendo ser indicado em monoterapia.
O desoxicolato de anfotericina B na dose total entre 25-40 mg/kg tem capacidade de curar a maioria dos pacientes de LTA que não podem utilizar ou não respondem ao AM. Os eventos adversos mais frequentes são febre, calafrios, cefaleia, hipocalemia, hipomagnesemia, anemia, leucopenia, flebite, nefrotoxicidade e arritmias. Poderia ser considerada droga de primeira linha, não fosse essa elevada toxicidade, que junto com as dificuldades para a administração parenteral e o tempo longo (pelo menos 1 a 2 meses) de tratamento, limitam o seu uso nas áreas endêmicas. A anfotericina B liposomal, embora de custo mais elevado, possui uma menor frequência e intensidade de reações adversas, além de menor tempo de uso para atingir a dose total (25-40mg/kg). Na LD, um aumento da taxa de cura para 80% foi observado com a utilização da anfotericina B liposomal em doses acima de 35mg/kg.
Droga de uso oral, a miltefosina administrada por via oral (2,5mg/kg/dia) durante 28 dias, foi mais eficaz que o antimonial na LC por L. braziliensis e L. guyanensis em 2 ensaios clínicos feitos na Bahia e Amazonas, com taxa de cura acima de 70%. Embora associada a reações adversas como náuseas e vômitos em 40% dos casos, possui baixa toxicidade sistêmica. Estudo posterior na LC causada por L. braziliensis confirmou taxa de cura bem superior ao AM (77% versus 44% respectivamente). Seu uso na LM e na LD ainda é bastante limitado, carecendo de ensaios clínicos. Contudo, a sua associação com AM (em doses menores) em 5 casos de LD foi capaz de atingir cura de 100% com bom perfil de segurança, sugerindo o potencial desta associação em formas graves de LTA, e apontando para a necessidade de realização de ensaios clínicos controlados para melhor comprovação.
Imunoterapia na LC
O entendimento de que a intensa resposta inflamatória e consequente dano tecidual são fenômenos importantes para o desenvolvimento da úlcera, implicam na procura de medicamentos imunomoduladores para serem associados à quimioterapia da LTA, visando um melhor desfecho terapêutico, com aumento das taxas de cura, assim como diminuição do tempo para cicatrização e/ou cura total das lesões.
O Sm29 é um antígeno do tegumento do Schistosoma mansoni, com diversas propriedades imunomoduladoras, com destaque para aumento de produção de IL-10 e da frequência de células T regulatórias em pacientes com LC. Recentemente, um ensaio clínico controlado na LC mostrou uma taxa de cura de 71% nos pacientes tratados com associação de AM sistêmico e Sm29 tópico, comparado a 43% nos tratados com AM sistêmico e placebo tópico. Esses dados indicam que a estratégia de associar medicamentos com ação imunomoduladora e antiinflamatória em adição a drogas anti-Leishmania pode ser de enorme utilidade prática e contribuir para aumentar a eficácia do tratamento convencional da LTA, abrindo novas perspectivas para a terapia desta endemia.
Conclusão
Nesta aula, discutimos as diferentes apresentações clínicas da leishmaniose tegumentar e as opções terapêuticas disponíveis, destacando as limitações das abordagens tradicionais e as novas perspectivas, como o uso da imunoterapia. É importante lembrar que a escolha do tratamento deve considerar o tipo clínico da doença, a espécie envolvida, a presença de comorbidades e o acesso às diferentes opções terapêuticas.
• Exercício de fixação
Sobre as diferenças entre a leishmaniose cutânea disseminada (LD) e a leishmaniose cutânea difusa (LCD), assinale a alternativa correta:
